嚥下筋と表面筋電図について

どーもー、おくららです
今回は嚥下筋と表面筋電図についてです
専門分野ではないので調べた論文を紹介します
はじめに
嚥下については言語聴覚士に限らず医療に関わる多くの方の関心領域であると言えますね。
評価―訓練について参考書を見ると多く書かれていますし、関連学会でも訓練法をまとめています(医療検討委員会作成マニュアル | 一般社団法人 日本摂食嚥下リハビリテーション学会)。
しかし、現状はまだまだ咽頭という見えない領域の評価は経験に依存してしまうといわざるを得ないと思います。
かと言って、VFやVEは医師の協力が必要であり、生活期の簡便な評価や訓練のフィードバックには適していないと言えます。
そこで、見えない領域の活動(の一部)を視覚化する方法の一つである表面筋電図について書かれている論文を紹介していきます。
結論から言うと『嚥下領域の表面筋電図は発展途上』です。
今回は『とりあえず表面筋電図を知りたい人』におすすめです。
表面筋電図を用いた評価
まずは、表面筋電図についてですが、筋線維から発生する活動電位をキャッチして筋活動を可視化する装置と思ってください。
筋電図を読み解くことで筋活動を量-時間的に分析することが出来ます。
それにより、運動単位に対しての筋活動の組み合わせ等を解析することができます。
正確に筋の活動を分析するには適切な位置に電極を貼る必要があります。
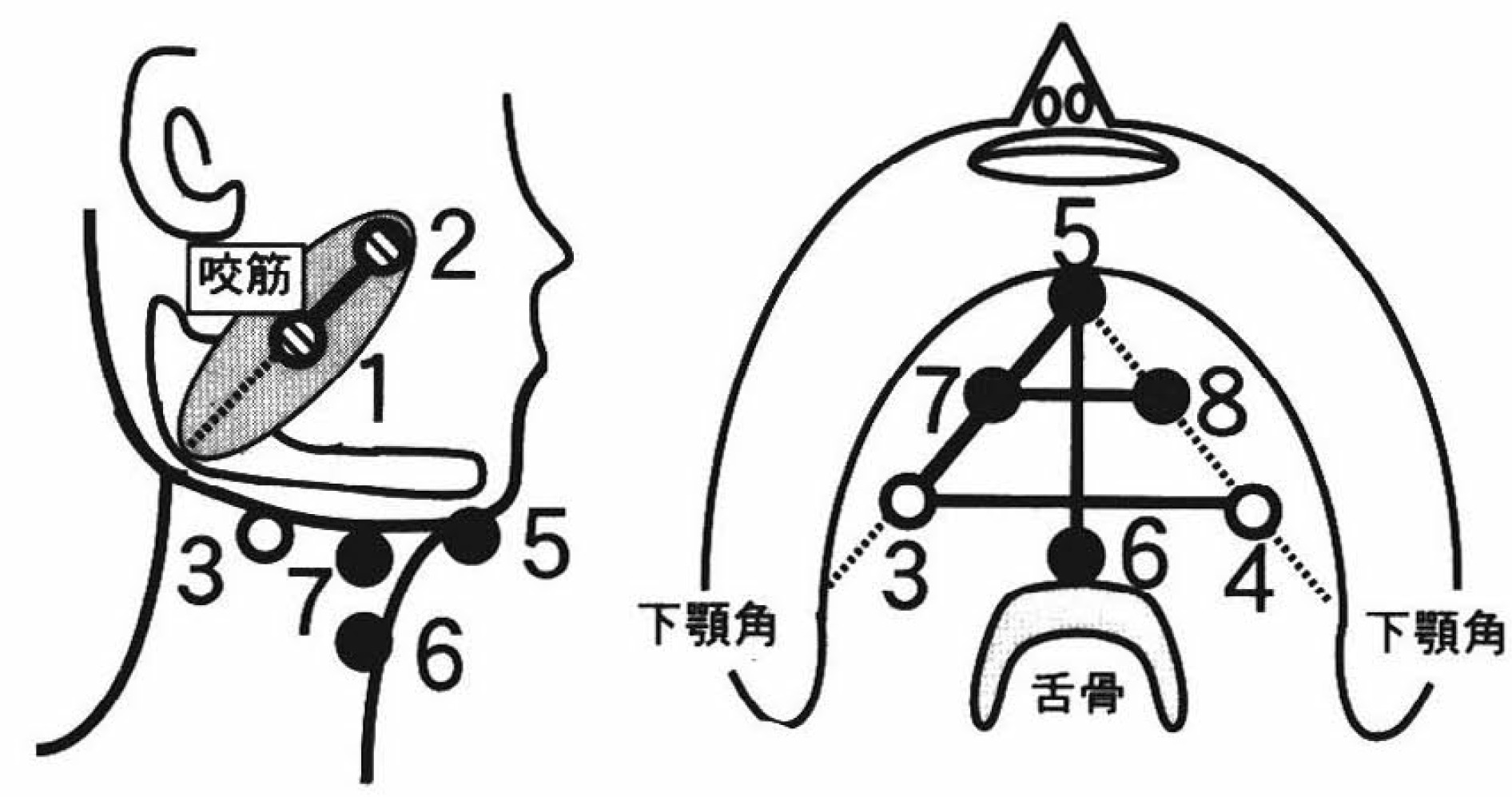
電極の位置は少し昔の論文になりますが、これが参考になると思います。
(1)オトガイ隆起-下顎角の前1/3における電極7-8間(距離3cm)をオトガイ下導出とした。(2)オトガイ隆起-下顎角の後1/3における電極3-4間(距離10cm)を顎下導出とした(3)電極3-7間(距離6cm)を外側導出とした(4)オトガイ隆起と舌骨前方を結ぶ電極5-6間(距離6cm)を舌骨導出とした。
興津 太郎, 有田 元英, 園田 茂, 大田 哲生, 堀田 富士子, 本田 哲三, 千野 直一.舌骨上筋群における嚥下表面筋電図の電極位置の検討.リハビリテーション医学.35巻4号.1998
海外のも調べたかったのですがフリーではなかったので…。興味のある方は、調べてもらえると良いかと思います。
↓↓
Body Position and Jaw Posture Effects on Supra- and Infrahyoid Electromyographic Activity in Humans
表面筋電図を用いた訓練
残念ながら国内で筋電図を用いた訓練のベーシックな方法は見つかりませんでした。
個別で実施している発表や論文はありますが、進め方についてまえは言及されていないようです。
海外では訓練の進め方についての論文もあるようです。
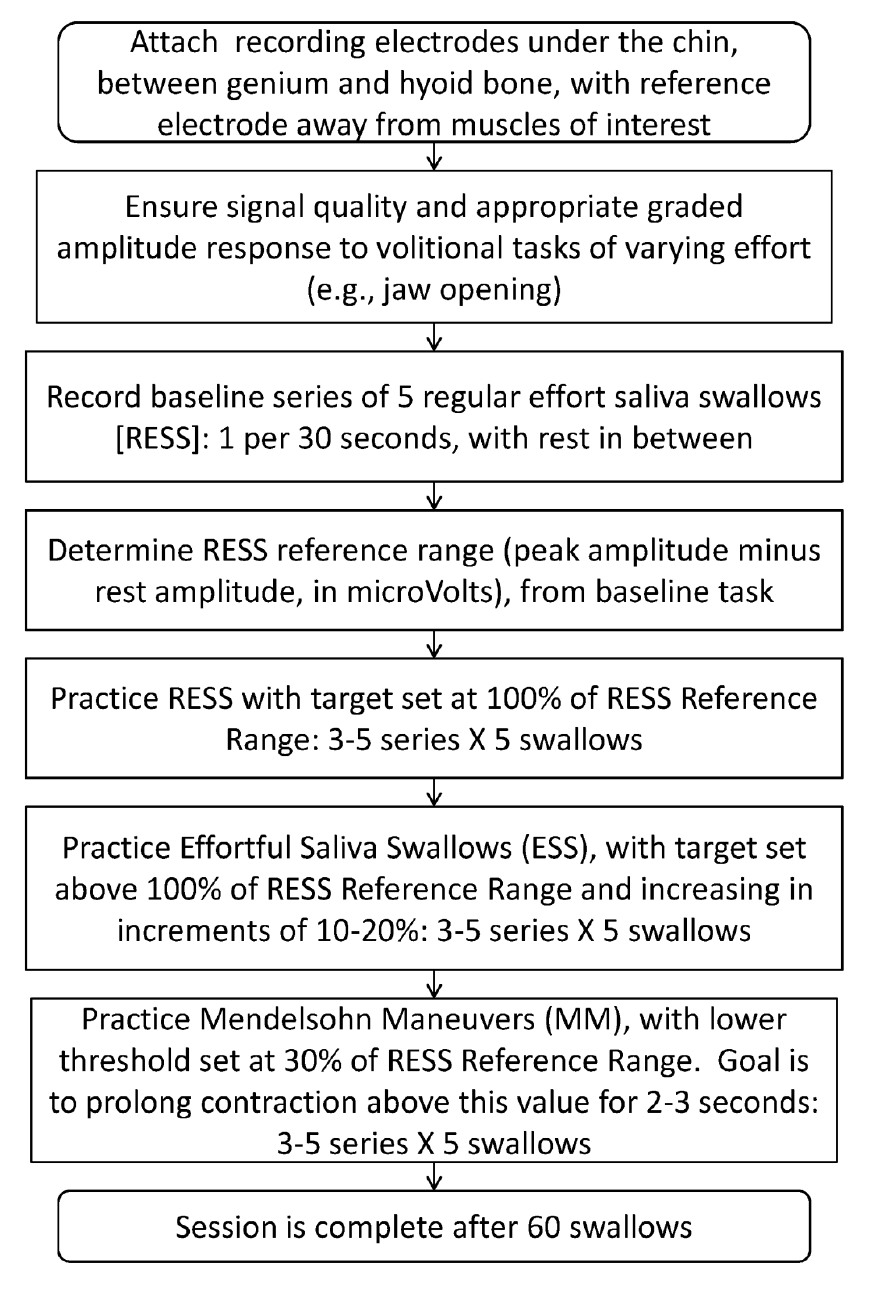
Step 1 in the protocol is a check of the submental sEMG signal to make sure that the electrodes are correctly displaying activity of the floor of mouth musculature. Once the electrodes have been positioned and connected, the clinician should ask the patient to perform some tasks that are expected to display variations in signal amplitude of the submental muscles, such as jaw opening.
Step 2 in the protocol involves a baseline measurement of sEMG amplitude during regular-effort saliva swallows. For this task, we recommend that the patient to produce one saliva swallow every 30 seconds, followed by a rest period. If the patient has extreme difficulty initiating a saliva swallow, a tiny amount of water may be taken to provide a stimulus. The 30-second cycle of resting and swallowing is repeated 5 times, allowing a measurement of the patient’s average saliva swallow amplitudes for that session. All amplitude targets for other tasks in the session are then set relative to the baseline swallow measures for the session. This ensures that artifacts in sEMG amplitude due to variations in electrode placement and contact across sessions and participants do not interfere with the treatment protocol.
Step 3 in the treatment protocol involves further practice of RESS. The protocol proceeds in a similar manner to the previous baseline task, with alternating cycles of 20-second-long rests and 10-second intervals in which a saliva swallow should be produced. In contrast to the previous task, however, this step in the protocol involves establishing a target amplitude for the peak of each swallow. This target is set between 90% and 110% of the mean peak amplitude measured in the baseline task, and a target line appears on the screen. Success on this task is defined as a mean peak amplitude within 10% of target across a series of 5 repeated saliva swallows.
Step 4 in the treatment protocol proceeds to the practice of effortful saliva swallows (ESS). Here the goal is to contract the swallowing muscles with greater effort so that the signal amplitude reaches higher values. We begin working at 110% of the mean peak amplitude measured in the baseline reference task. Once the patient can produce swallows within 10% of this target on two successive series of 5 saliva swallows, the challenge level is increased incrementally by steps of 10%. We recommend increasing the difficulty in steps of 10%. Figure 4 displays a typical 2 ½ minute recording of submental muscle activity during practice of the ESS task.
The final step in the treatment protocol is optional practice of the Mendelsohn Maneuver (MM). The goal of this task is to prolong the muscle contraction associated with swallowing. It is important that the event begins with a real swallow, leading into a sustained muscle contraction. The sEMG profile displayed on the screen is described to typically look like a straight-backed chair, where the signal first reaches a swallowing peak, then drops slightly, and is then maintained for 2-3 seconds (Figure 5). For this task, we recommend using a lower threshold of 30% of the reference amplitude range and measuring the duration of time that the patient maintains contraction above this level.
Catriona M. Steele, Janice W. Bennett, Sarah Chapman-Jay, Rebecca Cliffe Polacco, Sonja M. Molfenter and Mohamed Oshalla. Electromyography as a Biofeedback Tool for Rehabilitating Swallowing Muscle Function .Applications of EMG in Clinical and Sports Medicine . January 2012
簡単に翻訳すると、
ステップ1では、電極が正しく反応するか口を開けたりして確認します
ステップ2では、唾液を飲む⇒休憩⇒飲む⇒休憩⇒…を5回繰り返して行います
ステップ3では、休憩と唾液嚥下の間隔を短くして行います
この時に平均ピーク振幅の90%~110%を目標振幅として設定します
ステップ4では、努力嚥下の練習を行います
この時に、目標振幅は平均ピーク振幅の110%からやって出来るようになったら10%ずつあげていくようです
ステップ5では、メンデルソンの練習を行います
※英語間違ってたらご指摘ください
日本人で有効かどうかわかりませんが、大いに参考になるかと思います。
ただ、個人的には盲目的にやり方だけコピーして行うことは賛成できないです。
個別の症状に合わせて運動負荷を調整していくことが大切でしょう。
全文読んだわけではないですが、そういった内容も論文に書いてあるかもしれませんね。
なぜ訓練の論文が少ないのか
最初に書きましたが、私は表面筋電図の訓練はまだ発展途上だと思っています。
評価に関しては論文が結構見つかりますが、訓練に用いて効果的だったという論文は嚥下領域としては少ないと思います。
これだけ嚥下障害が注目されているのにです。
理由の一つは筋電計が高価だからだと思います。
研究で用いるような筋電計は個人レベルで購入は難しいでしょうし、病院でも購入のハードルは高いと思います。
簡易なものとして『PALメーター』がありますが、50000円です。
食とコミュニケーション研究所
12月からは別の会社からイーメーターという商品も出るようですね。
ライフサポート研究所
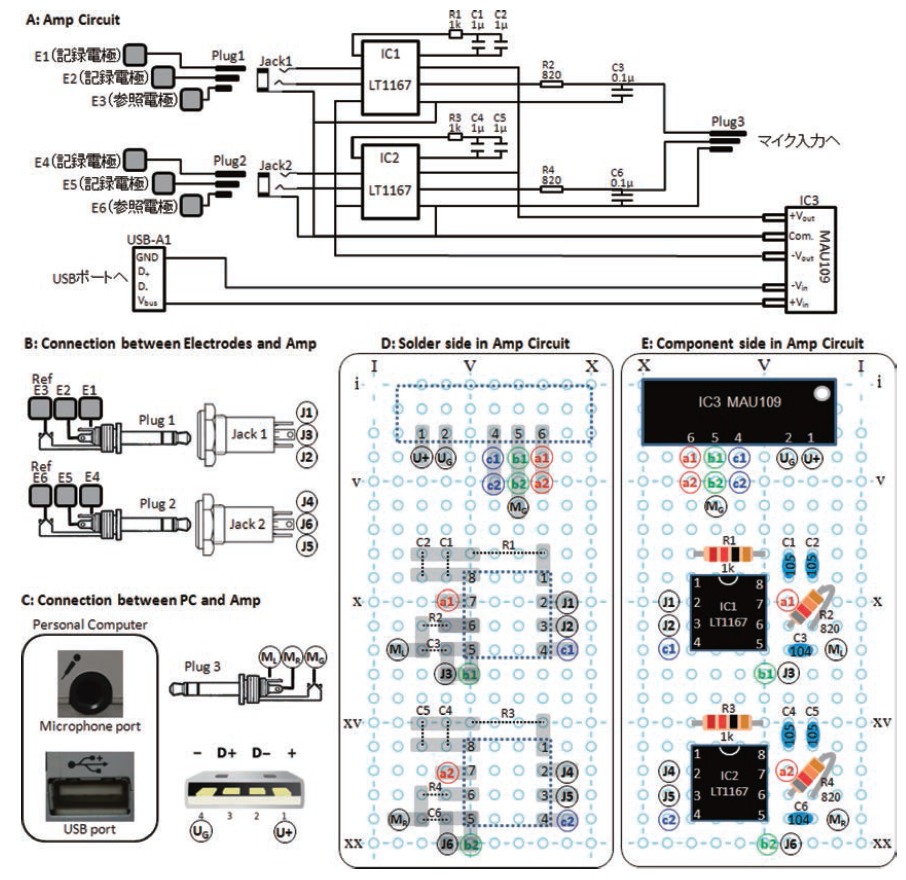
購入が無理なら自作でもという人もいるでしょう(いるか?)。そんな方のために村岡先生の論文があります。
村岡慶裕, 石尾晶代, 武田湖太郎.ステレオマイク入力端子を用いた低コスト2ch 筋電図バイオフィードバック装置. Japanese Journal of Comprehensive Rehabilitation Science. Vol5. 2014
これなら5000円ほどで可能です。
ただし、医療現場で使用するとなると職場の許可や本人・家族の承諾が必要でしょう。
個人的には一家複数台スマートフォンやタブレットの時代なので処理はそこに任せるべきだと思います。
論文でもそのアイディアは紹介されています。
鈴木 里砂, 村岡 慶裕. スマートフォンを用いた低コスト筋電図バイオフィードバック装置の開発(第2報)—現行機種への対応. 総合リハビリテーション. 45巻11号.2017
スマホにパッとつなげて、論文を参考にして電極付けて嚥下練習出来たらめちゃくちゃやりやすいと思いませんか?特に生活期では自主練習にも用いれます。
デバイスが身近になることでもっと報告は増えてくると思います。
まとめ
訓練において対象者に運動の正誤についてフィードバックは、訓練効果を高めるうえで重要な要素となります。
海外の論文で紹介されているような方法をもとにして行うことも大切ですが、今やっている訓練効果を視覚化することが臨床では重要だと思います。
侵襲性や簡便性を考慮しても表面筋電図は有効な方法であると思います。
今はまだデバイスが少ないので汎用性という点では低いように感じます。
しかし、今後は安価なデバイスが開発されれば使えて当たり前の時代が来る可能性があります。
ここに危機感を感じなくてはいけません。
これは、あの言語聴覚士は上手に筋電図使えるんだねぇではなくあの言語聴覚士は筋電図もまともにつかってリハビリできないのかよのといわれる時代になる可能性があるということです
様々な知識を持つもとは自分を守ることですので、興味のない分野かも知れませんが、これを機会に一つでも良いので論文をみてもらえると嬉しいです。
(ちなみに私は講習会でしか使用したことありません💦)
ちなみに、簡易な筋電計を購入するなら食とコミュニケーション研究会がおすすめです。
代表は嚥下領域で有名な先生ですし関連するセミナーも多く行っております。
一人で臨床応用や研究するのは難しいので商品の購入で先生にお近づきになることで相談するチャンスがあるからです。
すでに相談する相手がいるなら自作か新商品を検討するのが良いかも知れませんね。
これからも色々な視点から考えていきたいですね。
皆さんも気づいたことがあればコメントやコンタクトで意見ください。
引用:興津 太郎, 有田 元英, 園田 茂, 大田 哲生, 堀田 富士子, 本田 哲三, 千野 直一.舌骨上筋群における嚥下表面筋電図の電極位置の検討.リハビリテーション医学.35巻4号.1998
Catriona M. Steele, Janice W. Bennett, Sarah Chapman-Jay, Rebecca Cliffe Polacco, Sonja M. Molfenter and Mohamed Oshalla. Electromyography as a Biofeedback Tool for Rehabilitating Swallowing Muscle Function .Applications of EMG in Clinical and Sports Medicine . January 2012
村岡慶裕, 石尾晶代, 武田湖太郎.ステレオマイク入力端子を用いた低コスト2ch 筋電図バイオフィードバック装置. Japanese Journal of Comprehensive Rehabilitation Science. Vol5. 2014
鈴木 里砂, 村岡 慶裕. スマートフォンを用いた低コスト筋電図バイオフィードバック装置の開発(第2報)—現行機種への対応. 総合リハビリテーション. 45巻11号.2017




コメント
[…] […]